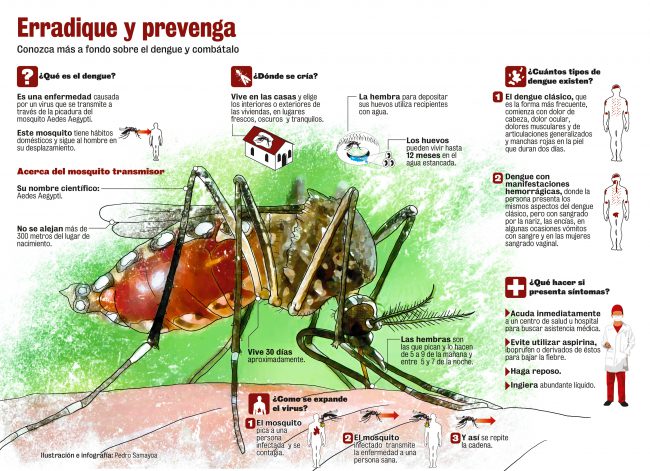
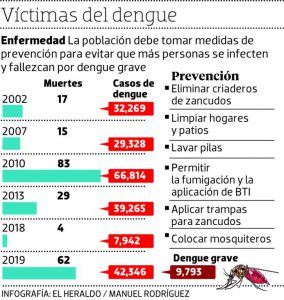
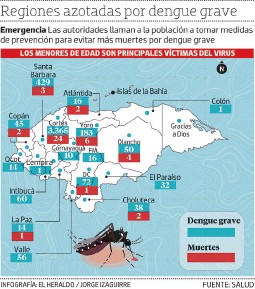
Dengue en Honduras
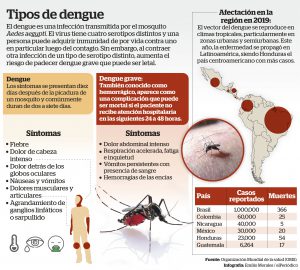
 El dengue es una infección vírica transmitida por la picadura de las hembras infectadas de mosquitos del género Aedes. Hay cuatro serotipos de virus del dengue (DEN 1, DEN 2, DEN 3 y DEN 4). Los síntomas aparecen 3–14 días (promedio de 4–7 días) después de la picadura infectiva. El dengue es una enfermedad similar a la gripe que afecta a lactantes, niños pequeños y adultos.
El dengue es una infección vírica transmitida por la picadura de las hembras infectadas de mosquitos del género Aedes. Hay cuatro serotipos de virus del dengue (DEN 1, DEN 2, DEN 3 y DEN 4). Los síntomas aparecen 3–14 días (promedio de 4–7 días) después de la picadura infectiva. El dengue es una enfermedad similar a la gripe que afecta a lactantes, niños pequeños y adultos.
- Evitar que los mosquitos encuentren lugares donde depositar sus huevecillos aplicando el ordenamiento y la modificación del medio ambiente;
- Eliminar correctamente los desechos sólidos y los posibles hábitats artificiales;
- Cubrir, vaciar y limpiar cada semana los recipientes donde se almacena agua para uso doméstico:
- Aplicar insecticidas adecuados a los recipientes en que se almacena agua a la intemperie;
- Utilizar protección personal en el hogar, como mosquiteros en las ventanas, usar ropa de manga larga, materiales tratados con insecticidas, espirales y vaporizadores;
- Mejorar la participación y movilización comunitarias para lograr el control constante del vector;
- Durante los brotes epidémicos, las medidas de lucha anti-vectorial de emergencia pueden incluir la aplicación de insecticidas mediante el rociamiento.
- Se debe vigilar activamente los vectores para determinar la eficacia de las medidas de control.

La Representación de la OPS/OMS en Honduras brinda cooperación técnica y financiera a la Secretaría de Salud para el abordaje del Dengue y otras arbovirosis como Chikungunya y Zika


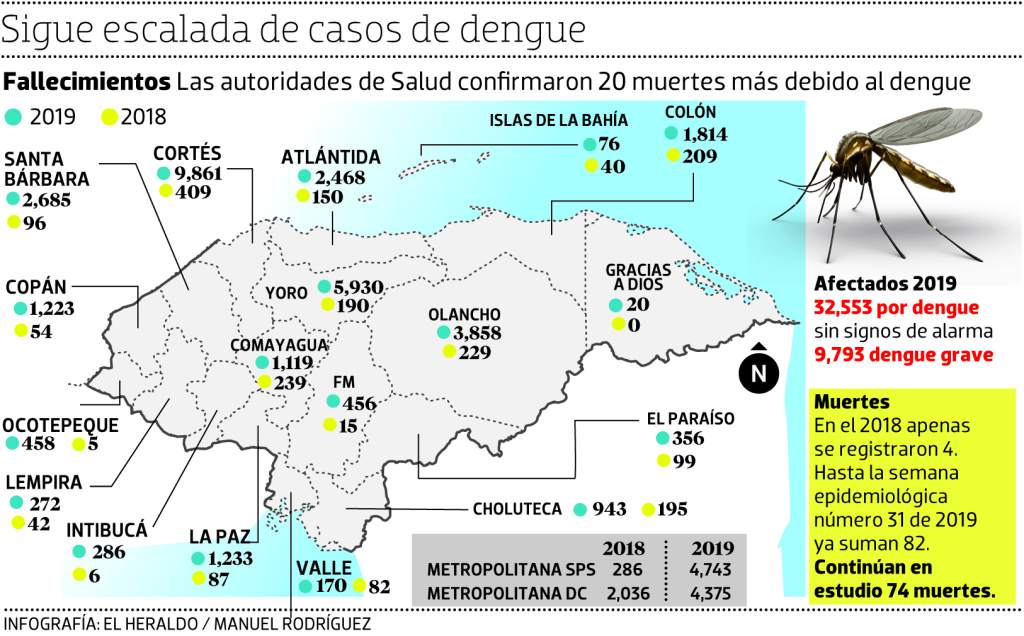
Dengue: Información general
El dengue continúa siendo un problema de salud pública en la región de las Américas a pesar de los esfuerzos por parte de los Estados Miembros para contenerlo y mitigar el impacto de las epidemias. Es una enfermedad infecciosa sistémica y dinámica. La infección puede cursar en forma asintomática o expresarse con un espectro clínico amplio que incluye las expresiones graves y las no graves. Después del período de incubación, la enfermedad comienza abruptamente y pasa por tres fases: febril, crítica y de recuperación.
El dengue requiere abordarse como una única enfermedad con presentaciones clínicas diferentes que van de estados benignos hasta evolución clínica severa y desenlaces que causan la muertes.
Causas de la enfermedad

El dengue es una enfermedad infecciosa producida por el virus del dengue (DENV). Pertenece al género Flavivirus, de la familia Flaviviridae que, a la vez, pertenece al grupo de los Arbovirus (virus trasmitidos por artrópodos). Las partículas virales contienen RNA de cadena simple, son envueltas y tienen aproximadamente 40-50 nm de diámetro.
Existen 4 serotipos llamados DENV-1, DENV-2, DENV-3 y DENV-4. La infección por un serotipo produce inmunidad permanente contra la reinfección por ese serotipo. La infección sucesiva con dos serotipos diferentes es un factor de riesgo para desarrollar las formas graves de la enfermedad.
Todos los serotipos han sido aislado en las Américas. En varios países ellos circulan simultáneamente, creando un grave riesgo de una epidemia.
¿Cómo se transmite?

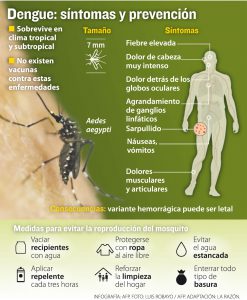
El Aedes aegypti y el Aedes albopictus son los mosquitos transmisores del dengue. Los Aedes aegypti, mosquitos hembras son la principal fuente de transmisión del dengue. Esta especie pica durante el día, con el período de alimentación más activo 2 horas antes y 2 después del amanecer y el atardecer.El mosquito pica a una persona infectada e ingiere la sangre con el virus del dengue, el cuál se incuba en el mosquito por un período de 8 a 12 días, después del cual el mosquito comienza a transmitir el virus, picando a otras personas. La persona infectada puede presentar síntomas después de 5 a 7 días de la infección. También puede ocurrir la transmisión mecánica cuando el mosquito interrumpe la alimentación en una persona infectada y pasa a alimentarse inmediatamente en un huésped susceptible. Esta forma de transmisión no requiere la incubación de virus.
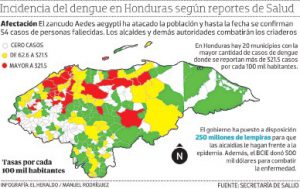
Fases de la enfermedad
Fase febril
Los pacientes desarrollan fiebre alta y repentina. Esta fase febril aguda dura de 2 a 7 días y suele acompañarse de enrojecimiento facial, eritema, dolor corporal generalizado, mialgias, artralgias, cefalea y dolor retro-ocular. Pueden presentarse manifestaciones hemorrágicas menores, como petequias y equimosis en la piel. Los pacientes que mejoran después de que baja la fiebre, se consideran casos de dengue sin signos de alarma.
Problemas que pueden presentarse en la fase febril: deshidratación; la fiebre alta puede asociarse a trastornos neurológicos, y convulsiones en los niños pequeños.
Fase crítica
Cerca de la desaparición de la fiebre, cuando la temperatura desciende a 37,5 grados centígrados o menos y se mantiene por debajo de este nivel, por lo general, en los primeros 3 a 7 días de la enfermedad, puede aumentar la permeabilidad capilar paralelamente con los niveles del hematocrito. Esto marca el comienzo de la fase crítica. Los pacientes que empeoran con la caída de la fiebre y presentan signos de alarma, son casos de dengue con signos de alarma.
Problemas que pueden presentarse en la fase crítica: choque por la extravasación de plasma; hemorragias graves, compromiso serio de órganos.
Fase de recuperación
Cuando el paciente sobrevive a la fase crítica (la cual no excede las 48 a 72 horas), pasa a la fase de recuperación. Hay una mejoría del estado general, se recupera el apetito, mejoran los síntomas gastrointestinales se estabiliza el estado hemodinámico, y se incrementa la diuresis.
Problemas que pueden presentarse en la fase de recuperación: hipervolemia (si la terapia intravenosa de fluidos ha sido excesiva o se ha extendido en este período).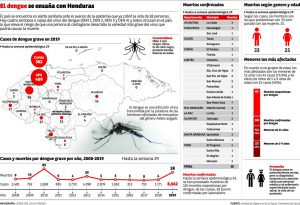
Clasificación revisada del dengue
- Dengue sin signos de alarma: La enfermedad puede manifestarse como un ‘síndrome febril inespecífico’. La presencia de otros casos confirmados en el medio al cual pertenece el paciente, es determinante para sospechar el diagnóstico clínico de dengue.
- Dengue con signos de alarma: El paciente puede presentar: dolor abdominal intenso y continuo, vómito persistente, acumulación de líquidos, sangrado de mucosas, alteración del estado de conciencia, hepatomegalia y aumento progresivo del hematocrito.
- Dengue grave: Las formas graves de dengue se definen por uno o más de los siguientes: (i) choque por extravasación del plasma, acumulación de líquido con dificultad respiratoria, o ambas; (ii) sangrado profuso que sea considerado clínicamente importante por los médicos tratantes, o (iii) compromiso grave de órganos. hígado: AST o ALT ? 1000; SNC: alteración de la conciencia, y que incluye el corazón y otros órganos.
Diagnóstico diferencial
Al hacer el diagnosticom, se debe tener presente que algunas molestias pueden confundirse con las de otras enfermedades como por ejemplo malaria, rubéola, sarampión, fiebre tifoidea, meningitis y la gripe o influenza. En el dengue no hay rinorrea (secreción de moco por la nariz) ni congestión nasal.
Diagnóstico de laboratorio
El diagnóstico definitivo de infección por dengue, se hace en el laboratorio y depende de la detección de anticuerpos específicos en el suero del paciente, de la detección del antígeno viral o el RNA viral en el suero o tejido o el aislamiento viral. Una muestra sanguínea en la fase aguda debe tomarse, tan pronto sea posible luego del inicio de la enfermedad febril. Una muestra sanguínea en la fase de convalecencia, idealmente debe ser tomada de 2-3 semanas después.
1. Diagnóstico serológico
Puede hacerse por: prueba de inmunocaptura enzimática de la inmunoglobulina M (MAC-ELISA) e inmunoglobulina indirecta G (ELISA). inhibición-hemaglutinación (IH), fijación de complemento (FC), neutralización (NT) y detección de antígeno de proteína no estructural del dengue (NS1 ELISA).
2. Aislamiento viral
Cuatro sistemas de aislamiento viral han sido usados para el virus dengue, inoculación intracerebral en ratones de 1-3 días de edad, cultivos de células de mamíferos (LLC-MK2), inoculación intratorácica de mosquitos adultos y el uso de cultivos de células de mosquito.
3. Identificación Viral
El método de elección para la notificación del virus del dengue es IFA; anticuerpos monoclonales seroespecíficos, producidos en cultivos tisulares o líquido ascítico de ratones e IgG conjugada fluoresceína-isotiocianato.
4. RT-PCR (Reacción de cadena de polimerasa-transcriptasa reversa)
Es un método rápido, sensible, simple y reproducible con los adecuados controles. Es usado para detectar el RNA viral en muestras clínicas de humanos, tejido de autopsia y mosquitos. Tiene una sensibilidad similar al aislamiento viral con la ventaja de que problemas en el manipuleo, almacenaje y la presencia de anticuerpos no influyen en su resultado. Sin embargo, debe enfatizarse que la PCR no sustituye el aislamiento viral.
5. Inmunihistoquímica
Con los métodos de inmunohistoquímica, es posible detectar el antígeno viral en una gran variedad de tejidos. Estos métodos involucran la conjugación enzimática con fosfatasas y peroxidasas en conjunto con anticuerpos mono y policlonales.
6. Pruebas rápidas

Las características clínicas del dengue son a menudo poco específicas y por lo tanto requieren la confirmación del laboratorio.
Los métodos exactos pero sofisticados como el aislamiento o la reacción en cadena de polimerasa (RT-PCR) del virus requieren equipo y la infraestructura avanzados. Los análisis serológicos están ampliamente disponibles y pueden proporcionar una alternativa para apoyar el diagnóstico. Las infecciones primarias (nuevas) de DENV tienen típicamente una respuesta más fuerte y más específica de IgM; las infecciones (secundarias) subsecuentes demuestran una respuesta más débil de IgM pero una respuesta fuerte de IgG.
Estos patrones de diferenciación de la respuesta de IgM a la infección subrayan la necesidad de evaluar la sensibilidad y la especificidad de pruebas disponibles en el comercio, especialmente para el diagnóstico de las infecciones secundarias de DENV. WHO/TDR y la Iniciativa de la Vacuna pediátrica para el dengue (PDVI) colaboraron para evaluar pruebas de diagnóstico IgM anti-DENV disponibles en el comercio. Una red de siete laboratorios en Asia y América Latina fue establecida para realizar el trabajo.
El informe, Evaluation of Commercially Available Anti-Dengue virus Immunoglobulin M Tests, WHO 2009 describe los resultados de una evaluación de nueve pruebas IgM anti-DENV disponibles en el comercio usando un panel de los especímenes bien caracterizados, con suero de pacientes con infecciones confirmadas de DENV y de pacientes con otras infecciones y condiciones potencialmente de la confusión.
La NS1 es una prueba rápida de reciente introducción en el mercado que posee una alta especificidad para el diagnóstico del dengue (90 al 100%), pero una baja sensibilidad (52 – 62%), indicando que un resultado negativo de esta prueba no descarta la infección por dengue y haciendo necesario una prueba complementaria para la confirmación del dengue.
-
El hemograma completo con recuento leucocitario y plaquetario.
-
Exámen de líquido cefalorraquídeo, siempre y cuando no exista riesgo de sangrado.
-
En casos de shock se deben determinar los gases arteriales, electrolitos, pruebas de función hepática y renal.
-
Exámenes de gabinete como el ultrasonido, la placa de tórax y la tomografía axial computarizada.
Tratamiento
¿Qué hacer si se tiene síntomas de dengue?
- Consulte a su médico.
- Vigile los signos de gravedad.
- No se automedique, no use aspirina, debido a que su efecto puede provocar hemorragias.
- No use antibióticos porque el dengue es producido por un virus y los antibióticos solo atacan a las bacterias.

Avances en la vacuna del dengue
- 1944 – 1945: Las primeras vacunas monovalentes (para un solo serotipo) fueron presentadas en 1944 por Kimura & Hotta y Sabin & Schlesinger en 1945.
- 1963: El primer estudio clínico se hizo en Puerto Rico en 1963, durante un brote de DEN-3. Se vacunaron 1100 voluntarios con una vacuna atenuada de una cepa de DEN-1, observándose una reducción del 50% de casos de dengue en los sujetos vacunados versus los controles.
- 1971: El comité Epidemiológico de la Fuerzas Armadas de los Estados Unidos de América decidió crear un programa cooperativo para desarrollar una vacuna atenuada para los 4 serotipos.
- El desarrollo de una vacuna tetravalente, que ofrezca protección vitalicia y que además sea económicamente accesible, es crucial para la prevención y control del dengue.
- Hasta la fecha, no hay medicamentos antivirales para el dengue. La tasa de ataque del dengue es elevada y las epidemias son explosivas. Por ello, una vez desencadenada una epidemia es muy difícil de controlar y el sistema de salud se ve desbordado. Esto pone de manifiesto la necesidad de desarrollar una vacuna que tenga la capacidad de prevenir epidemias de esta enfermedad.
- Desde los esfuerzos realizados en 1944 para la elaboración de las primeras vacunas monovalentes hasta nuestros días, ya contamos con varios candidatos producidos por distintos grupos de investigadores, agencias gubernamentales y empresas, que se encuentran en distintas fases de estudios clínicos en varios países alrededor del mundo.
- El desarrollo actual de una vacuna experimental parece estar lo suficientemente avanzada, sin embargo, aun quedan temas muy complejos por dilucidar. Es necesario continuar la investigación y los esfuerzos de la comunidad científica mundial para obtener en el menor tiempo posible una vacuna disponible.
- La introducción de una vacuna segura y eficaz, que brinde protección contra esta enfermedad beneficiará significativamente a los países endémicos. Se prevé tener esta vacuna disponible en los esquemas de inmunización de los diversos países en un periodo de tres o cuatro años.
- Una publicación en noviembre del 2012 sobre la protección de una vacuna tetravalente contra el dengue (ensayo clínico en fase 2b) en niños escolares tailandeses mostró una eficacia del 30.2%. La eficacia según serotipos fue; 55.6% para Denv-1, 9.2% para Denv-2, 75.3% para Denv-3 y 100.0% para Denv-4.


Diagnóstico Comience aquí
- Dengue y dengue grave (Organización Mundial de la Salud)También en inglés
- Dengue y el dengue hemorrágico (Centros para el Control y la Prevención de Enfermedades)También en inglés
- Fiebre del dengue (Enciclopedia Médica)También en inglés
Síntomas
- Dengue: Síntomas y causas (Clínica Mayo)
Diagnóstico y exámenes
- Prueba de la fiebre del dengue
 (Biblioteca Nacional de Medicina)También en inglés
(Biblioteca Nacional de Medicina)También en inglés
Prevención y factores de riesgo
- Ayude a controlar los mosquitos que transmiten los virus del dengue, chikungunya y Zika(Centros para el Control y la Prevención de Enfermedades) – PDFTambién en inglés
- Enfermedades transmitidas por vectores
 (Organización Mundial de la Salud, Organización Panamericana de la Salud) – PDF
(Organización Mundial de la Salud, Organización Panamericana de la Salud) – PDF - Prevención de picaduras de mosquitos para viajeros(Centros para el Control y la Prevención de Enfermedades) – PDFTambién en inglés
Tratamientos y terapias
- Dengue: Diagnóstico y tratamiento (Clínica Mayo)
- ¿Se enfermó con chikunguña, dengue o Zika? (infografía)
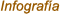 (Centros para el Control y la Prevención de Enfermedades) – PDF
(Centros para el Control y la Prevención de Enfermedades) – PDF
Especialistas
- CDC en español (Centros para el Control y la Prevención de Enfermedades)También en inglés
Niños/as
- Fiebre del dengue (Fundación Nemours)También en inglés
Mujeres
- Protégete y protege a tu bebé del dengue (Centros para el Control y la Prevención de Enfermedades)

Sitios Web de Interés:
| Epidemiologia Dengue Región Metropolitana Agosto 2010 | Dengue y Dengue Hemorrágico |
| Epidemiologia Dengue Región Metropolitana Julio 2010 | Programa Nacional de Dengue |
Lecturas sugeridas:
| Vol49-1-1981-6 Epidemia Dengue 368 kb Descargar |
Vol58-3-1990-6 Guia Manejo Dengue 190 kb Descargar |
Vol58-4-1990-7 Situacion Epidem. Dengue 450 kb Descargar |
| Vol59-3-1991-1 Editorial Dengue 67 kb Descargar |
Vol59-3-1991-5 DengueHemorragico Primeros Casos 127 kb Descargar |
Vol63-1-1995-4 Evaluación Programa Educativo Dengue 233 kb Descargar |
| Vol63-4-1995-8 Lineamientos Manejo Dengue 77 kb Descargar |
Vol67-3-1999-4 Dengue 181 kb Descargar |
Vol70-2-2002-1 Editorial 29 kb Descargar |
| Vol70-2-2002-12 Referencias Locales Dengue 42 kb Descargar |
Vol9-2-2006-17 Postgrado Caracterizacion Dengue Hemorragico 679 kb Descargar |